Приемы мануального обследования
Независимо от клинических проявлений на том или ином уровне позвоночного столба, рекомендует провести мануальное обследование всех его отделов. При этом наибольшее внимание уделяется зонам перехода кривизны позвоночного столба, т. е. затылочно-шейной, шейно-грудной, пояснично-грудной и пояснично-крестцово-подвздошной, что объясняет-большим значением этих зон для нормального функционирования позвоночного столба как единой биомеханической системы. Данное обстоятельство имеет особое значение для грудного отдела, клинические проявления поражения которого часто зависят от нарушения соседних ключевых зон.
Мануальная диагностика нарушений функции шейного отдела.
Исследование подвижности ПДС на уровне шейно-грудного перехода проводят в положении больного лежа на спине с выступающими за конец топчана головой и шеей. Это положение обеспечивает достаточное расслабление мышц шеи. Обязательным условием является выпрямленное положение шеи, благодаря чему движение осуществляется только на уровне верхнешейных суставов (ПДС Осс—С2). Для исследования подвижности на уровне ПДС C1-2 обследующий обхватывает голову больного двумя ладонями и упирается животом в теменную область. Собственно подвижность определяется поворотом его головы относительно вербальной оси, проходящей через нос. Указательными пальцами этом пальпируют остистый отросток II шейного позвонка, который при отсутствии блокады отклоняется в противоположную относительно направления наклона головы сторону (рис. 1). 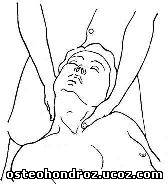
Рис. 1 Исследование бокового сгибания ПДС.
Исследование ретрофлексии на уровне ПДС Осс—С1 (кивок назад) проводят в том же положении больного (рис. 2), поворачивая его голову относительно горизонтальной оси, проходящей через оба слуховых прохода. 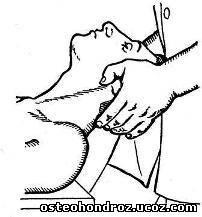
Рис.2 Исследование ретрофлексии на уровне ПДС Осс—С1.
Антефлексию между основанием черепа и I шейным позвонком исследуют в том же исходном положении больного. Голова его при этом лежит на левой ладони обследующего. Давлением правой ладони сверху на голову больного наклоняют ее вперед, при этом указательным и большим пальцами левой руки пальпируют поперечные отростки I шейного позвонка, определяя в норме пружинящее, а при блокаде — твердое сопротивление (рис. 3). 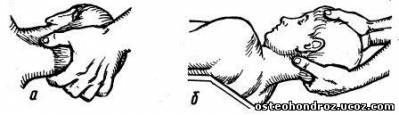
Рис. 3 Исследование антефлексии на уровне ПДС Осс—С1
Для исследования наклона на уровне ПДС Осс—С1 поворачивают голову больного в сторону и в таком положении фиксируют одной рукой снизу, а второй сверху так, чтобы большой палец был направлен к глазнице, а остальные — к сосцевидному отростку и к затылку. Затем обеими руками проводят локальный наклон головы относительно I шейного позвонка вокруг оси, проходящей через нос (рис. 4). 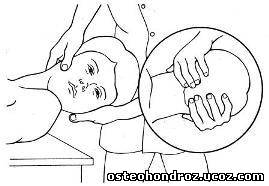
Рис. 4
При исследовании подвижности в передне-заднем направлении шейных позвонков обследующий располагается позади сидящего на топчане больного, одной рукой, согнутой в локтевом суставе, обхватывает его голову так, чтобы подбородок больного находился на локтевом сгибе (рис. 5, а). При этом в процессе исследования локтевой сгиб смещается к переносице и, чем ниже исследуемый сегмент, тем выше следует поднимать локоть. Мизинцем согнутой руки охватывают тело верхнего позвонка исследуемого сегмента. Одновременно проводят этой рукой легкую тракцию с силой, соответствующей по величине массе головы больного. Большим и указательным пальцами второй руки фиксируют тело нижнего позвонка исследуемого сегмента; ниже ПДС С7 фиксацию позвонка осуществляют за остистый отросток (рис. 5, б). Затем верхней рукой смещают голову и верхний исследуемый позвонок к сзади, одновременно фиксируя другой рукой нижний позвонок. При блокаде отмечается твердое сопротивление пружинящим движениям в конечном положении. 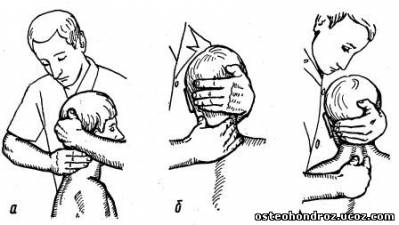
Рис 5.
Исследование подвижности шейного отдела в боковом направлении проводят в том же исходном положении. Но при этом смещают правой рукой позвонок к себе и от себя. Большим пальцем левой руки оказывают сопротивление смещению в исследуемом сегменте к себе и указательным — от себя.
Исследование ПДС С1-2: обследующий встает слева от больного, сидящего на топчане, и, положив ладонь левой руки на теменную область головы больного, наклоняет ее в стороны. Кончиками большого и указательного пальцев правой руки, обхватив тело II шейного позвонка, следит за ротацией поперечных отростков в противоположную от наклонов головы сторону. При блокаде исследуемого сегмента ротация отсутствует. Поворот II шейного позвонка можно контролировать, захватив теми же пальцами его остистый отросток (рис. 6). 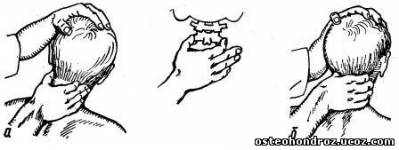
Рис. 6
Исследование ПДС С2-7: больной лежит на спине. Его голова свободно располагается на правом предплечье врача, ладонью он обхватывает подбородок больного. Большим пальцем левой руки, которая также поддерживает голову больного, врач пальпирует край бокового сочленения позвонков. Исследование подвижности ПДС проводят, постепенно ротируя голову направо и сгибая шейный отдел в области пальпирующего пальца, оценивая им поочередно степень подвижности каждого сустава снизу вверх (рис. 7). 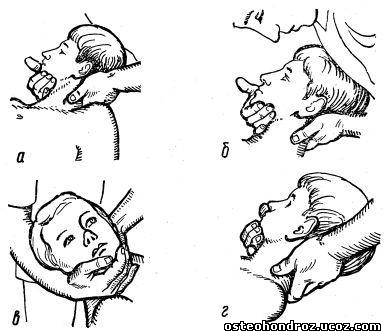
Рис.7
Исследование ПДС шейно-грудного перехода: врач располагается лицом к больному, лежащему на боку. Левой рукой он обхватывает его голову так, чтобы она лежала на предплечье, а лоб прижимался к груди врача. Мизинцем левой руки врач фиксирует тело верхнего заблокированного позвонка, большим и указательным пальцами — остистый отросток нижнего позвонка исследуемого сегмента. Выше VII шейного позвонка большим и указательным пальцами левой руки врач фиксирует тело позвонка. С помощью руки, поддерживающей голову, можно смещать ее вверх, назад, ротировать; сопротивление при этом оказывается второй рукой, в основном с помощью большого пальца (рис. 8). Эту методику с успехом применяют и для мобилизации указанного отдела позвоночника (С5—Т3). 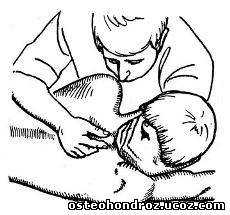
Рис. 8
Исследование подвижности ПДС шейно-грудного перехода проводят также стоя за спиной больного, сидящего на топчане. Возвышением пальца левой руки фиксируют верхний позвонок исследуемого сегмента. Пальцами этой же руки одновременно отводят голову больного к сзади и в противоположную сторону с ротацией в ту же сторону. В таком положении замыкаются суставы шейного отдела, и дальнейшее движение в них становится невозможным. Затем пружинящим надавливанием большим пальцем другой руки на остистый отросток нижнего позвонка сегмента исследуют подвижность в суставах (рис. 9). 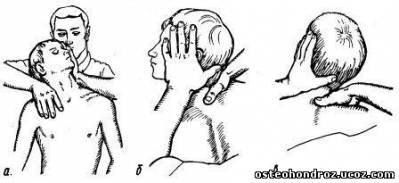
Рис. 9
При мануальной диагностике нарушений функции грудного отдела исследование сгибания проводят в положении больного сидя на топчане. Ладонями он обхватывает шею сзади и, переплетая пальцы, сводит локти под подбородком. Левой рукой проводят давление сверху на предплечья, постепенно увеличивая сгибание в грудном отделе, одновременно большим (указательным) пальцем правой руки контролируют отдаление остистых отростков грудных позвонков (рис. 10). 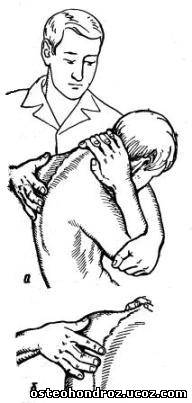
Рис. 10
Исследование разгибания проводят в том же исходном положении, но давление левой руки направлено на плечевые кости снизу вверх (рис. 11). Это вызывает разгибание грудного отдела, а пальцы правой руки контролируют сближение остистых отростков. При блокаде ПДС движение остистых отростков, проявляющееся их сближением или отдалением, отсутствует. 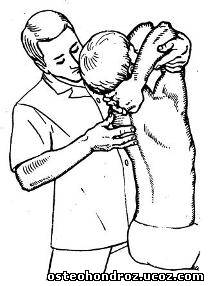
Рис. 11
При исследовании бокового сгибания грудного отдела больной сидит верхом на топчане, руки с переплетенными пальцами держит за головой. Врач стоит сбоку от него и захватывает противоположное плечо больного рукой, проведенной под его подмышками. Осуществляя с ее помощью боковой наклон туловища больного, пальцами другой руки врач контролирует сгибание позвоночного столба по смещению остистых отростков позвонков (рис. 12).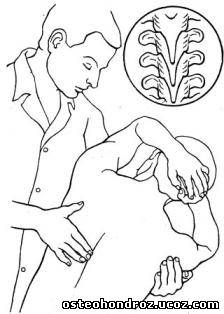
Рис. 12
Нарушение нормальной подвижности межпозвонковых суставов в грудном (поясничном) отделе определяется также посредством приложения переменного давления к остистым отросткам позвонков с частотой 2—3 колебания в секунду, что позволяет оценить движение одного позвонка относительно другого. Пружинящее давление на остистый отросток позвонка осуществляют большими пальцами обеих рук сверху — вниз (подвижность в передне-заднем положении) и в стороны. Давление при этом исходит от плечевого пояса при выпрямленных в локтевых суставах руках (рис. 13, а, б). Этим же приемом проводят исследование и мобилизацию реберно-поперечных суставов путем давления на них большими пальцами сверху вниз (рис.14).
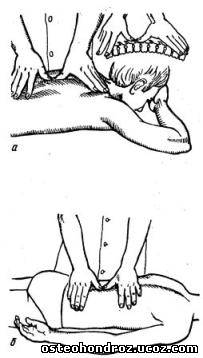 Рис 13.
Рис 13. 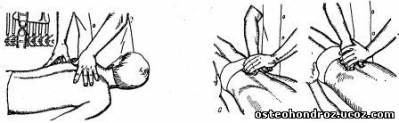 Рис. 14
Рис. 14
Функция межпозвонковых суставов проверяется также посредством давления на поперечные отростки позвонков вторым и третьим пальцами левой руки, которые образуют вилку, прикладываемую к поперечным отросткам. При этом правой рукой стабилизируют левую и давление проводят обеими руками (рис. 15).
Исследование функции реберно-поперечных суставов проводят в положении больного сидя. Соответствующая исследуемым суставам больного рука располагается на его противоположном плече; корпус тела больной наклоняет вперед и несколько поворачивает в противоположную сторону. В этом положении лопатка отходит латерально и суставы легко пальпируются (рис. 15).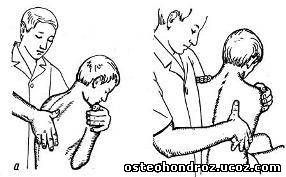
При исследовании подвижности ребер больной сидит на топчане, обхватив затылок согнутой в локтевом суставе рукой. Врач встает позади больного и проводит свою руку в образованный рукой больного треугольник, захватывая его руку за локтевой сустав спереди. Затем, наклоняя туловище больного в сторону и несколько к сзади и положив другую руку на ребра больного, при помощи наклонов туловища и глубокого дыхания врач определяет подвижность ребер (рис. 16). 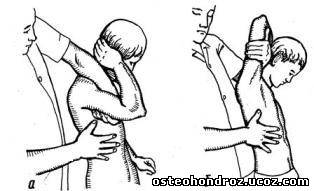
Во время исследования подвижности лопаток больной лежит на животе. Врач захватывает сверху одной рукой лопатку и снизу второй рукой плечо и проводит исследование подвижности лопатки с помощью круговых движений, выполняемых двумя руками одновременно. Прием можно использовать для мобилизации реберно-поперечных суставов, увеличив давление сверху ребром ладони на внутренний край лопатки (рис. 17).
$IMAGE17$ Рис. 17
Для исследования функции межпозвонковых суставов пояснично-грудного перехода (Т10—L2) врач располагается позади и несколько сбоку от больного, сидящего для лучшей фиксации таза верхом на топчане и держащего руки с переплетенными пальцами на затылке. Он проводит свою руку под одноименной рукой больного и захватывает его противоположное плечо, проходя рукой через треугольник, образованный противоположной рукой больного. Затем за счет движения своего туловища вращает тело больного вокруг позвоночного столба и одновременно пальцами второй руки пальпирует остистые отростки на исследуемом уровне, определяя нарушение ротации тел позвонков (рис. 18). Блокада пояснично-грудного перехода сопровождается спазмом поясничных мышц, которые пальпируются через брюшную стенку (рис. 19).
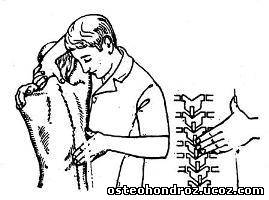 Рис. 18
Рис. 18 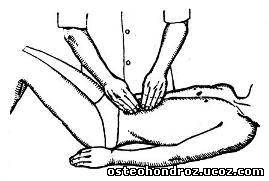 Рис. 19
Рис. 19
Исследование сгибания поясничного отдела позвоночного столба проводят в положении больного лежа на боку. Рукой, находящейся ближе к ножному концу топчана, врач захватывает ноги больного под коленями и сгибает их, приводя его колени ближе к животу. Затем, фиксируя их своими бедрами, врач выполняет дальнейшее сгибание туловища больного. Одновременно пальцами обеих рук пальпирует отдаление остистых отростков позвонков, которое отсутствует в блокированном сегменте (рис. 20).
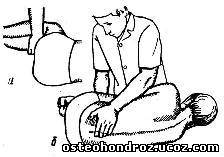 Рис. 20
Рис. 20