Цервикокраниалгия (задний шейный симпатический синдром)
Задний шейный симпатический синдром принято рассматривать как функциональную (дистоническую) стадию синдрома позвоночной артерии (Я. Ю. Попелянский, 1966; И. П. Кипервас, 1983, 1985).
В литературе цервикокраниалгия имеет много названий: синдром позвоночного нерва, задний шейный симпатический синдром Барре—Льеу, шейная мигрень, компрессионно-рефлекторный синдром позвоночной артерии и др. В основе данного страдания лежит механизм раздражения перцваскулярного вегетативного сплетения позвоночной артерии с возможным изменением просвета сосуда.
Ущемление менискоидов при блокадах ПДС и возникающие вследствие этого нарушения кровообращения и иннервации в ПДС играют существенную роль в формировании данного синдрома. Это обусловлено близостью прохождения позвоночной артерии от дугоотростчатых суставов, особенно в верхнешейном отделе, а также участием шейного отдела симпатического ствола и корешков спинномозговых нервов, принимающих участие в иннервации дугоотростчатых суставов, в формировании позвоночного нерва (Т. В. Золотарева, Т. А. Дешук, 1980).
Клиническая картина при синдроме цервикокраниалгии характеризуется болью в шейно-затылочной области с иррадиацией (чаще односторонней) в теменную, височную, лобно-орбитальную и ушную области. Головная боль пульсирующего, стреляющего, ноющего или жгучего характера, провоцируется или усиливается при движении головы (поворотах, наклонах) и разгибании шеи. При пальпации определяется болезненность вышеописанных алгических точек и зон, а также точек позвоночной артерии, орбитальной Гринштейна, темпоральной Бирбраира и др., надавливание на которые нередко провоцирует типичный приступ «шейной мигрени». Кинестезическим обследованием выявляется болезненность и напряжение мышц шеи, особенно в местах их прикрепления в области затылка, чаще с одной стороны. Особых сдвигов в рефлекторных и чувствительной сферах не наблюдается. Заболевание часто сопровождается эмоциональной и вегетативной лабильностью, слабостью и повышенной утомляемостью.
У ряда больных цервикокраниалгия сочетается с преходящими вестибулокохлеарными нарушениями: кратковременными системными головокружениями, шумом и ощущением «заложенности» в ушах. В отдельных случаях цервикокраниалгия сочетается с преходящими зрительными нарушениями: неясностью видения, потемнением в глазах, фотопсией, мерцательными скотомами в сочетании с выраженной болью позади глазных яблок без каких-либо объективных симптомов нарушения зрения. Отмечается значительная умственная и физическая утомляемость. Течение заболевания чаще рецидивирующее, с умеренно выраженным и выраженным болевым синдромом.
Подобные нарушения функции позвоночной артерии могут сочетаться с вышеописанными нейрорефлекторными и нейродистро-фическими синдромами. В дальнейшем функциональная (дистоническая) стадия переходит в ишемическую, что выражается клинически синдромом вертебробазилярной недостаточности.
Параметры церебрального кровообращения у больных с церви-кокраниалгией, по данным РЭГ (исследования с применением нитроглицериновой пробы), свидетельствуют об ангиоспастических нарушениях в каротидном и особенно в вертебробазилярном бассейнах.
Имеются указания на возможность развития вазодилатации, вплоть до вазопаралича, в ответ на ирритацию симпатического сплетения позвоночной артерии (Н. В. Верещагин, 1981).
В лечении данного заболевания важен комплексный подход. При этом лечение должно быть максимально индивидуализировано и объективизировано.
Так, в целях уточнения функциональных способностей позвоночной артерии целесообразно проведение РЭГ с использованием различных проб. Например, при положительной нитроглицериновой пробе (снижение тонуса сосудов мозга, увеличение кровенаполнения мозга и др.) необходимо применять спазмолитические средства (эуфиллин, но-шпа, папаверин, платифиллин, никотиновая кислота, галидор, компламин и др.)- Если сосудистая реакция при приеме нитроглицерина не выражена, следует провести пробу с каким-либо ганглиоблокатором (например, ганглероном), и в случае снижения сосудистого тонуса при сравнительно стабильном АД рекомендуется применение ганглиоблокаторов. Отсутствие сосудистой реакции при соответствующей пробе в большинстве случаев свидетельствует о малой клинической эффективности препаратов. Кроме медикаментозных средств, в некоторых случаях обнадеживающие результаты дает вытяжение шейного отдела позвоночного столба, однако проведение его должно быть строго индивидуализированным, с медленным прибавлением груза. М. Ищенко с соавторами (1977) рекомендует прибавление груза по 0,5 кг или увеличение времени на 5 мин в каждый последующий сеанс тракций при исходной массе 0,5 кг и времени 5—10 мин. Максимально допустимый груз не должен превышать 6 кг, а время — 20 мин. Усиление болевого синдрома или других клинических проявлений требует немедленного прекращения тракций, и, по-видимому, возобновление их нецелесообразно. Из других терапевтических мероприятий в некоторых случаях эффективны дегидратирующие средства, ЛФК, массаж воротниковой области и др. При выраженном болевом синдроме проводится соответствующее лечение, а в случае преобладания головокружений показаны лекарства, снижающие чувствительность вестибулярного аппарата (стугерон, белласпон и др.)- При преобладании вегетативно-реперкуссивных проявлений применяются финлепсин, ганглиоблокаторы, транквилизаторы, преганглионарные блокады с лидокаином или тримекаином, сероводородные ванны (через день, 1/2 дозы). После ликвидации острого процесса назначают скутамил-Ц, амплипульс через день, ЛТ, сегментарный массаж.
В ряде случаев синдром позвоночной артерии может осложняться острой или хронической недостаточностью кровообращения в вертебробазилярной системе, что, естественно, требует соответствующих терапевтических мероприятий.
При мануальной терапии данного синдрома повышенное внимание необходимо уделять верхнешейному отделу позвоночного столба. Однако, по нашим наблюдениям, боли в затылочной области часто связаны с блокадами шейно-грудного перехода (С6—Т1), что требует соответствующей коррекции этого ПДС. Используются мобилизация, ручная тракция; если возможно, то и манипуляция блокированного ПДС. Хороший эффект дает и параллельное применение постизометрической релаксации. Существенно дополняет комплекс лечения применение рефлекторно-сегментарного массажа и РТ.
Выбирают метод, место, время и интенсивность РТ и определяют продолжительность курса лечения на основании двух важнейших критериев для данного синдрома: характеристик болевого синдрома (локализация, иррадиация, интенсивность и продолжительность, время максимальной выраженности, наличие типичных болевых точек и анталгической позы); РЭГ-показателей с учетом изменений в каротидном, особенно в вертебробазилярном бассейнах (величина пульсового кровенаполнения в них, состояние тонуса сосудов, в том числе пре- и посткапиллярных). Учитываются также нарушения чувствительности, тонуса мышц и трофики тканей в области соответствующих метамеров. Эффективность РТ наряду с клиническим улучшением, оценивается по нормализации или улучшению РЭГ-показателей, церебральной общей и регионарной гемодинамики. Проведение РТ, наряду с -использованием AT, воздействующих преимущественно на шейный отдел позвоночного столба, предусматривает лечение в зависимости от преобладания того или иного синдрома.
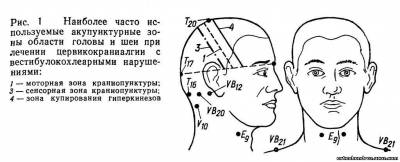
По классическим рекомендациям, если максимум боли локализуется над СIII, используется ЧМ ду-май (точка-управитель IG3, связующая точка V62), сочетающийся чаще с янскими меридианами. Если максимум боли локализуется ниже СIII, используют ЧМ чун-май (RP4, МС6), связанный преимущественно с иньскими меридианами, или ян-вэй-май (TR5, VB41), связанный преимущественно с янскими меридианами. Специфической точкой для алгий шеи и затылка можно рекомендовать IG3. При затылочной локализации боли используют V10, VB2Q, VB17, Р7, RT2, IG2 методом тонизирования на противоположной стороне, Т15, Т19, VII, V60 (J. Nyboiet, 1974; Van Nghi, 1975). Наряду с воздействием на AT шейно-воротниковой области можно использовать AT максимальной болезненности на голове. При иррадиации боли от затылка по направлению к ушам используют Т16, Т19, VB17; при боли, иррадиирующей по средней линии к темени,—Т14, Т20, V7, V60, V67; в лобно-орбитальную область — Т23, инь-тан, Е8, VB14, V2, G14; в височную область — VB9, TR20, VB43, Е8, Р7, тай-ян, TR3.
Использование корпоральных AT более эффективно в сочетании с APT — одной-двумя в каждый сеанс АП. Наилучшие результаты дает воздействие на APT 55, 37, 29, 28, 51. В этих APT можно оставлять микроиглы на несколько суток. При ночной боли можно рекомендовать классическую АП с корпоральной микроиглотерапией. Значительно повышает эффективность АП сочетание с раздражением пучком игл по паравертебральным линиям или воротниковой области, особенно сочетание АП с вакуумтерапией (баночный массаж верхних квадрантов туловища, банки на область точки VB21).
При РЭГ-признаках спастических нарушений в сосудах каротидного и вертебробазилярного бассейнов можно рекомендовать подключение в каждый сеанс AT общего действия, регулирующих гемоциркуляцию: F2, F3, МС6, С7 и др.; при гипертонических кризах в анамнезе — МС7; при симптоматике внутричерепной гипертензии — Р7, МС6. РЭГ-контроль РТ до и после сеанса показывает, что вакуум-терапия в области надплечья лопатки эффективно влияет на состояние венозного оттока из полости черепа, способствуя его улучшению в обоих сосудистых бассейнах.
При вестибулокохлеарных симптомах целесообразно воздействие на AT вокруг уха, шейно-затылочной области, а также на Т20, инь-тан, Е8 и другие (рис.1), на отдаленные: VB41, ЮЗ, TR5, TR8, G14, GI11, при «привычных» вестибулопатиях — пополнительно на J15, RP6.
Н. П. Паскарь, В. П. Васильева (1981) разработали методику ЭП при вестибулярных нарушениях. Перед началом лечения аппараты для ЭП калибруются по точке J24 (до появления звукового и светового сигнала, сила тока примерно соответствует 12 мкА). Далее проводится поиск AT с низким сопротивлением примерно в центре противокрзелка, затем проверяется ее равновесие на « + » и при отсутствии такового — выравнивание по обычным методикам
При симптомах офтальмической вегеталгии и зрительных расстройствах можно рекомендовать воздействие на AT затылка (VB20, VB19, Т16, Т17), лба (VB14, Т23, Т24) и AT, располагающиеся вокруг глаз. В ряде случаев хороший результат дает скальп-терапия по так называемой зрительной линии.
При цервикокраниалгии наиболее целесообразно назначение нижеследующих гомеопатических препаратов:
Acidum nitricum 6, 50, 200; Agaricus muscarius б, 50, 100; Alumina ЗО, 60; Arsenicum album 6, 50, 200, 1000, 5000, 10 000; Belladonna 6, 200, 1000; Calcium carbonicum 6, 200, 1000; Calcium phosphoricum 6, 200, 1000; Cimicifuga 6, 50, 200; Colocynthis 6, 200; Gelsemium 6, 200, 1000; Hecla lava 6, 50, 200; Natrium sulfuricum 12, 30, 50; Petroleum 6, 50, 200; Phosphorus 6, 50, 200, 1000; Phytolacca 6, 50, 200; Pulsatilla 6, 50, 200, 1000; Silicea 6, 50, 200, 1000; Sulfur 6, 30, 200, 1000, 5000, 10 000; Tellurium 50, 200.
В динамике комплексного лечения повышается реографический индекс, снижается коэффициент асимметрии, уменьшается анакротическая фаза (понижение модуля упругости), отмечается тенденция к нормализации ДКИ и ДСИ. Таким образом, применение комплекса методов у больных с синдромом цервикокраниалгии вертеброгенного (вегеталгического) симптомокомплекса способствует значительному уменьшению ангиодистонического компонента — нормализации церебрального кровенаполнения и пульсового кровенаполнения периферических сосудов.