Инструментальное обследование
Исследование биомеханики, статики и динамики позвоночного столба проводится не только с помощью общеклинического и мануального обследования, но и с использованием измерения углов на теле — гониометрического метода, который отличается от других инструментальных методов (С. С. Гращенко, 1949; В. К. Савченко, 1982, 1984; В. К. Савченко, И. Бойко, 1983, и др.) простотой, точностью и универсальностью, а также позволяет получить дифференцированную картину движений в различных отделах позвоночного столба (В. А. Гамбурцов, 1973; Г. 3. Ахмадов, 1981; Э. Г. Мартиросов, 1982, и др.).
Прибор для гониометрии (рис. 1, а) состоит из штангенциркуля с изогнутыми ножками, одна из которых прикреплена к скользящей по штанге рамке. На штанге нанесены миллиметровые деления; на рамке имеется метка для отсчетов. Со стороны, противоположной ножкам штангенциркуля, при помощи специального шарнирного соединения с фиксатором через 45° прикрепляется гониометр, который может быть поставлен в различных плоскостях по отношению к штанге. Гониометр состоит из основания, круглого корпуса со шкалой и стрелки отвеса, свободно вращающейся на оси. На шкале нанесено 360 делений; точность измерений составляет 0,5°.
Для измерения концы ножек приставляют к определенным опознавательным анатомическим точкам на теле: иниону—наиболее выступающей назад точке затылочного бугра по затылочной линии; остистому отростку V шейного позвонка — наиболее лордотически углубленной точке в шейном отделе; остистому отростку VII шейного позвонка — наиболее выступающей назад точке на границе шейного и грудного отделов; остистому отростку VII грудного позвонка — наиболее выступающей назад точке в грудном отделе; остистому отростку V поясничного позвонка — обычно наиболее углубленной точке в поясничном отделе; остистому отростку IV крестцового позвонка — обычно последней выдающейся кзади точке позвоночного столба по средней линии спины. Измерив углы наклона к вертикали линий, соединяющих данные точки, можно дать характеристику изгибов позвоночного столба в сагиттальной плоскости.
С помощью этого прибора определяют и функциональную разницу длины нижних конечностей (рис. 1, б), устанавливая ножки штангенциркуля на тазовые кости (гониометр размещается на шарнире перпендикулярно ножкам) и подкладывая под более короткую ногу пластинки толщиной 0,5 см, пока стрелка не устанавливается на нулевой отметке (В. М. Гропанов, 1982).
Подвижность шейного отдела позвоночного столба в сагиттальной и фронтальной плоскостях определяют в положении обследуемого сидя. Точками приложения штангенциркуля гониометра для измерения подвижности в сагиттальной плоскости служат глабелла — наиболее выступающая точка между надбровными дугами и опистокранион — наиболее выступающая точка затылка. Углы наклона головы измеряются при ее максимальном наклоне кпереди и кзади. Для измерения амплитуды движений головы во фронтальной плоскости ножки циркуля гониометра располагают по обе стороны головы на чешуйчатой части височных костей. Измерения производят при максимальных наклонах головы вправо и влево.
Степень подвижности в атланто-затылочном и атланто-осевом суставах исследуют в том же положении обследуемого. Проводятся только пассивные кивательные движения головой без участия шейных суставов: вперед — назад—в стороны и наклон головы вперед при максимальной ротации налево и направо (для замыкания суставов шейного отдела).
Подвижность грудного и верхнепоясничного отделов определяется также в положении обследуемых сидя. Амплитуду движений грудного отдела во фронтальной плоскости исследуют, устанавливая ножки штангенциркуля на расстоянии 30 см (средняя длина грудного отдела); при этом верхнюю ножку фиксируют на VII шейном позвонке, а нижнюю — в области XII грудного позвонка.
В сагиттальной плоскости подвижность грудного (поясничного) отдела определяют с помощью методики курвиметрии, предложенной Ф. Ф. Огиенко (1966). Для этой цели применяется курвиметр, представляющий собой соединенные под острым углом две опорные ножки, свободные концы которых отстоят друг от друга на 30 (20) см — средняя длина грудного (поясничного) отдела.
Фиксируют ножки курвиметра на тех же точках, что и ножки гониометра при исследовании грудного отдела во фронтальной плоскости. Степень кривизны определяется линейкой с миллиметровыми делениями, которая проходит между опорными ножками в направляющей обойме как биссектриса.
Для установления морфологических и структурных изменений в тканях позвоночного столба проводится рентгенография по методу, описанному в работах И. Л. Тагера, В. А. Дьяченко (1971), И. Г. Логуновой (1981). На достаточно высокую информативность бесконтрастной спондилографии при анализе совместно с данными клинического обследования у больных остеохондрозом позвоночника указывают А. Е. Рубашева (1967), И. В. Шумада, О. Я. Суслова (1980), Н. Lunghanus (1957) и др.
При изучении рентгенографических изменений, согласно рекомендациям О. Я. Суслова и соавторов (1984), Г. С. Юмашева и М. Е. Фурмана (1984), следует учитывать характер изгибов позвоночного столба, их усиление или сглаженность, степени кифоза, сколиоза и т. д Кроме того, следует обращать внимание на форму отдельных позвонков, их положение и структуру, характер замыкательных пластинок межпозвонковых дисков, т. е. равномерность их высоты, структурные особенности, выпадение, особенности связочного аппарата (характер передней и задней продольных связок, их уплотнение, обызвествление, окостенение), состояние межпозвонковых суставов и т. д.
Большое значение в мануальной терапии придается анализу состояния затылочно-шейного и пояснично-крестцового суставов. Взаимное расположение позвонков затылочно-шейного перехода устанавливают с помощью следующих вспомогательных линий, проведенных на снимке, сделанном через рот:
1) уровень затылочного отверстия находится на линии, соединяющей нижние края глазниц или сосцевидных отростков;
2) уровень атланта — на линии, соединяющей нижнюю часть латеральных краев боковых масс или нижние края их внутренних сторон (две разные линии);
3) уровень атланта — на линии, проходящей по- латеральным краям их внутренних суставных поверхностей или верхних краев отверстий в поперечных отростках.
В норме эти линии параллельны. Отклонение от параллельности и горизонтальности говорит о нарушении расположения костных структур. По отношению к средней линии отрезки симметричны и одинаковой длины.
В норме может быть легкая ротация атланта. О ней можно судить по длине и толщине его поперечных отростков. На стороне ротации они короче и уже, так как расположены ближе к рентгеновскому аппарату, поэтому на снимке они имеют меньший размер, а их суставные поверхности наклонены под меньшим углом.
Часть нижних суставных поверхностей, пересекающая латеральный нижний край позвонка атланта, на стороне ротации больше.
О положении осевого позвонка судят по отношению его частей к средней линии. Остистый отросток соответствует средней линии, верхние и нижние суставные поверхности и латеральные края тела расположены симметрично. Относительно часто встречается асимметрия зуба и верхних суставных поверхностей. Очень редко бывает выраженная асимметричность остистого отростка.
Статику пояснично-крестцового сустава исследуют с помощью снимка в переднезадней проекции, сделанного в положении больного стоя, луч центрируют на L1v. Желательно применение такого формата, чтобы захватить бедренные суставы.
Для анализа положения таза используются следующие линии, проведенные на рентгеновском снимке (A. Cramer, 1955):
1) линия, проведенная через центр линии соединения внешних краев вертлужной впадины, проходит по срединному крестцовому гребню и через симфиз. При ротации таза эти образования сдвигаются в сторону;
2) линия, касательная к подвздошному гребню, обычно проходит по нижнему краю L1v, а ее расстояние от внешних верхних краев вертлужной впадины должно быть на обеих сторонах одинаковым, на стороне ротации таза это расстояние обычно меньше;
3) расстояние от высшего или низшего краев крестцово-подвздошного сустава до вертлужной впадины или проходящей через подвздошные гребни линии, указывает, какая сторона крестца выше;
4) расстояние между верхним и нижним краем крестцово-подвздошного сустава должно быть одинаковым, на стороне ротации это расстояние меньше;
5) максимальное расстояние от spina iliaca posterior superior через латеральный край крестца до середины на обеих сторонах должно быть одинаковым. Если больше, например, слева, то это означает, что крестец сдвинут на этой стороне влево и вперед.
В поясничном отделе позвоночный столб обычно без изгибов, но иногда отмечается легкий сколиоз с ротацией. Степень ротации определяют по асимметрии расстояния между краями пучков большой подвздошной мышцы и боковыми стенками тел позвонков. На стороне ротации-это расстояние увеличивается. В норме внешний край пучков этой мышцы прилегает в среднем и нижнем отделах к боковой поверхности тел позвонков, а в верхнем отделе располагается несколько медиально.
Рентгенодиагностика дистрофических поражений позвоночного столба основывается на анализе некоторых рентгеноанатомических симптомов, которые можно разделить на две группы: симптомы, характеризующие нарушения статики позвоночного столба (выпрямление лордоза, сколиоз и др.), и местные симптомы.
Типичные рентгенологические признаки:
1) изменение конфигурации пораженного ПДС, чаще местный кифоз;
2) сужение межпозвонковой щели, которое определяется обычно в боковой проекции рентгенограммы;
3) в этой же проекции часто выявляются небольшие краевые разрастания (остеофиты), возникающие из краевой замыкающей пластинки позвонка;
4) образование краевого склероза на границе с пораженным диском выявляется на рентгенограммах в обеих проекциях в виде уплотнения подхрящевого слоя губчатого вещества тел позвонков;
5) смещение тел смежных позвонков, которое отражает нарушение двигательной функции пораженного ПДС, наиболее отчетливо выявляется при функциональных пробах; на боковых рентгенограммах при сгибании и разгибании уточняется наличие патологической подвижности или обездвиженности (блок) одного или нескольких ПДС, часто отмечаются признаки обездвиженности в сочетании с признаками гипермобильности в ПДС.
В последние годы в целях детализации патологических изменений в ПДС, уточнения локализации и размеров грыжи межпозвонкового диска все шире применяются компьютерная томография и рентгеноконтрастные методики.
Следует отметить, что не всегда клинические симптомы обусловлены рентгенологически выявляемыми костными изменениями ПДС. Нередки случаи отсутствия параллелизма между степенью рентгенологически выявленных симптомов поражения позвоночного столба и тяжестью клинических проявлений.
Для изучения функционального состояния периферических нервов и мышц наиболее адекватной и безопасной методикой является ЭМГ, которая в зависимости от конкретной цели исследования может проводиться в следующих вариантах: 1) интерференционная ЭМГ с использованием поверхностных электродов; 2) локальная ЭМГ с помощью игольчатых коаксиальных электродов; 3) стимуляционная ЭМГ, которая применяется для исследования скорости проведения моторного и сенсорного импульсов, для изучения рефлекторного М-ответа и антидромного М-ответа мотонейронов спинного мозга и для оценки нервно-мышечной передачи.
Важное место в клинических проявлениях вертеброгенных заболеваний нервной системы занимает нейрососудистая патология, определенное представление о которой дает реовазография.
При вертеброгенной патологии чаще наблюдаются вазоспасти-ческие реакции. При вертеброгенных нарушениях в шейном отделе реография позволяет косвенно судить об уровне поражения. Так, наличие изменений в сосудах рук больше говорит о патологии в среднем и нижнем шейных отделах, тогда как изменения на реоэнцефалограмме (РЭГ) в покое чаще характерно для процесса в верхнем шейном отделе.
Реовазография рук помогает уточнить диагноз при синдромах передней лестничной и малой грудной мышц, реовазография нижних конечностей помогает диагностике и наблюдению за динамикой процесса при синдроме грушевидной мышцы и люмбоишиалгии сосудистой формы.
Подобные вазодистонические изменения в первую очередь регистрируются в зонах, соответствующих пораженным ПДС. Однако сегментарной реакцией патологический процесс не ограничивается. Вазодистонические нарушения выявляются как общая (надсегментарная) реакция. При РЭГ у больных остеохондрозом в период обострения болевая ирритация с периферии оказывает влияние на всю сердечно-сосудистую систему и нервную саморегуляцию сосудов мозга. Об этом свидетельствуют данные РЭГ и ЭЭГ. Более чем у 60 % больных с преобладанием симпатикотонии биоэлектрическая активность головного мозга становится дизритмичной. При парасимпатикотонии ЭЭГ часто носит гиперсинхронный характер. Указанные изменения ЭЭГ, независимо от уровня и стороны поражения ПДС, носят диффузный характер, что, по-видимому, связано с адаптационно-компенсаторными перестройками в ЦНС под влиянием длительной афферентной болевой импульсации, идущей с периферии.
Отмеченные изменения показателей РЭГ и ЭЭГ, безусловно, не могут заменить клинических методов исследования, однако их нужно учитывать при выборе лечения.
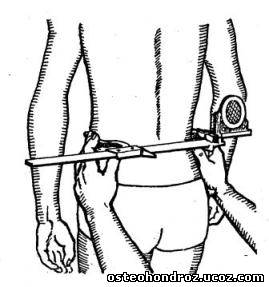 рис 1,а
рис 1,а 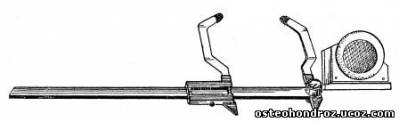 рис 1,б
рис 1,б
Рис. 1 а, б. Гониометр и исследование с его помощью разницы в длине нижних конечностей