Соединения позвоночного столба
Позвонки соединяются между собой при помощи хрящей, связок и суставов. Тела. позвонков, кроме атланта и осевого позвонка, соединяются с помощью межпозвонковых дисков, за счет которых амортизируются сотрясения во время различных движений.
Диск — сложное образование, состоящее из разных тканей. Периферия диска — фиброзное кольцо — состоит из плотной волокнистой ткани, в которой наружный слой более плотный, а внутренний — более рыхлый, а ближе к ядру располагается волокнистый хрящ. В центре диска находится пульпозное ядро, состоящее из аморфного вещества и коллагеновых волокон. Сверху и снизу диска на границе с телами позвонков располагаются две гиалиновые пластинки, которые представляют собой остатки хрящевой ткани тел позвонков.
В разных отделах позвоночного столба высота дисков различна. Она равномерно возрастает в краниально-каудальном направлении. В связи с физиологическими искривлениями позвоночного столба диски имеют неодинаковую высоту в передних частях. В грудном отделе, где выражен кифоз, межпозвонковые диски ниже спереди, а в шейном и поясничном, где выражен лордоз, меньшую высоту имеют задние части дисков. Максимум нагрузки приходится на более тонкие части межпозвонковых дисков.
Студенистое ядро в шейных и поясничных дисках расположено ближе кзади, а в грудном — ближе кпереди. Генетически студенистое ядро связано с хордой. Оно представляет собой разбухшую массу, в центре которой находится полость (Люшки), содержащая немного синовиальной жидкости. С точки зрения сравнительной анатомии и особенностей строения диска некоторые авторы рассматривают межпозвонковый диск как полусустав (Г. С. Юмашев, 1983), в котором пульпозное ядро сравнивают с полостью сустава, гиалиновые пластинки тел позвонков — с суставными поверхностями, а фиброзное кольцо считают капсулой сустава.
В течение первых 10 лет в пульпозном ядре продолжается образование аморфного вещества. Остатки хорды обнаруживаются до 14-летнего возраста. Возрастные изменения в диске постоянны. На третьем десятилетии пульпозное ядро полностью становится волокнистым и с большим количеством хрящевых клеток. Фиброзное кольцо в этот период уплотняется и гиалинизируется.
Довольно рано (в возрасте 18—20 лет) в диске появляются дистрофические изменения, усиливающиеся после 40 лет. Одновременно возникают гомогенизированные, бесструктурные очаги, а также появляется зернистый или глыбчатый распад ткани, часто образуются полости, трещины и щели.
В глубоких зонах (в тонковолокнистом хряще) и в пульпозном ядре определяются незрелые клеточные формы и волокна. С. Т. Скобленок (1926) считает, что межпозвонковый диск начинает расти с внутренних слоев.
В первые 20 лет волокна фиброзного кольца прорастают в Хрящевую пластинку тела позвонка, которая в конце этого периода окостеневает и сливается с костной тканью тела позвонка. С возрастом в хрящевой пластинке также обызвествляются клетки и основное вещество. В ней наблюдается склероз и деструкция. В течение всей жизни человека в наружных слоях фиброзного кольца, чаще в задних и боковых сегментах, определяются кровеносные сосуды. Пульпозное ядро и внутренняя часть фиброзного кольца остаются бессосудистыми и питаются за счет диффузии.
В связи с переходом в вертикальное положение позвоночный столб человека приобрел ряд черт, которые отличают его от позвоночного столба.
Начиная с утробного развития и кончая старческим возрастом, величина и структура межпозвонковых дисков непрерывно изменяются. До 13 лет происходит интенсивный рост всех тканей
диска в высоту и ширину. В последующем этот процесс замедляется и к зрелому возрасту прекращается. Пульпозное ядро у плодов выражено нечетко. У годовалого ребенка в области пульпозного ядра формируется полость с прозрачной слизистой жидкостью. В возрасте 30—50 лет границы ядра полностью стираются и его содержимое приобретает волокнистую структуру. В старости этот процесс еще более выражен.
Хрящевые пластинки отчетливо представлены у людей всех возрастных групп. С возрастом и размеры и толщина уменьшаются. К. М. Батуев (1954) и И. П. Дегтяров (1966) считают, что хрящевые пластинки — это ростковая зона для тел позвонков в высоту, а подтверждением этому является продолжение пластинок в апофизы (кольцевые хрящевые валики) тела позвонка.
Межпозвоночные диски достигают оптимального развития в возрасте 22—30 лет, после чего, до 40—45 лет, наступает период относительной стабилизации. Деструктивные изменения, связанные со старением, наблюдаются после 50 лет.
Наибольшая растяжимость диска присуща детям от 7 до 12 лет, наименьший предел прочности дисков у плодов 8—9 мес и у пожилых людей старше 70 лет. Максимальная прочность дисков достигается к 22—30 годам, когда они в состоянии выдержать нагрузку до 250 кг при сжатии и до 270 кг при растяжении.
Местами наименьшего сопротивления в дисках являются отдел фиброзного кольца и зона вокруг студенистого ядра. При деформации сжатия в первую очередь нарушается целость капсулы студенистого ядра, при деформации растяжения травмируется задний отдел фиброзного кольца.
В области позвоночного столба хорошо развит и связочный аппарат. Вдоль передней и задней поверхности тел позвонков располагаются продольные связки. Между остистыми и поперечными отростками, а также между дугами позвонков натянуты короткие, но эластичные и крепкие связки. Суставные отростки позвонков принимают участие в образовании плоских, малоподвижных дуго-отростчатых суставов (рис. 1).
Движения между отдельными позвонками незначительны, однако движения всех позвонков в целом приобретают большую амплитуду и возможны по трем осям: фронтальной, сагиттальной и вертикальной.
Отличаются строением атланто-затылочной и атланто-осевой суставы. В этих суставах нет межпозвонковых дисков. Атланто-затылочное сочленение — парное, по форме эллипсовидное с двумя осями движений (фронтальной и сагиттальной). Атланто-осевое сочленение состоит из 4 суставов: 2 парных, боковых и 2 средних — переднего и заднего, имеющих отношение к зубовидному отростку. Позади зуба осевого позвонка натянуты очень крепкие связки, предохраняющие спинной мозг от сдавления зубовидным отростком (рис. 2).
Суставные поверхности дугоотростчатых суставов покрыты суставным хрящом, по краю которого прикрепляется суставная капсула. Она состоит из наружного — фиброзного и внутреннего — синовиального слоев. В полости суставов имеется незначительное количество синовиальной жидкости, которая постоянно смазывает суставные поверхности. В нормальных условиях работы суставов суставные поверхности отделены друг от друга тонким слоем внутрисуставной жидкости. В этом простом механизме заключается одна из главных причин устойчивости сустава на износ, так как суставные поверхности постоянно находятся в жидкости как бы во взвешенном состоянии, и фактически не испытывают взаимного механического трения (А. Г. Березкин, 1969). Синовиальная оболочка обильно снабжена кровеносными сосудами, а в
-полость сустава выпячивает различной длины и формы синовиальные ворсинки (В. Н. Павлова, 1980). По данным литературы (J. Penning, G. Tondury, 1963; J. Kos, 1968; О. Г. Коган, Н. А. Чудлновский, Р. Л. Зайцева, 1983), длинные синовиальные ворсинки описываются как менискоидные структуры, которые располагаются между суставными поверхностями дугоотростчатых суставов, и при ущемлении их могут возникнуть различные болезненные ощущения. По своей структуре менискоиды состоят из трех частей: периферической, которая состоит из рыхлой соединительной и жировой ткани, связанной с сумкой сустава; средней — синовиальной, обильно снабженной извитыми кровеносными капиллярами; свободной — тонкой, бес сосудистой, состоящей из плотной соединительной ткани, иногда охрящевевшей (рис. 3).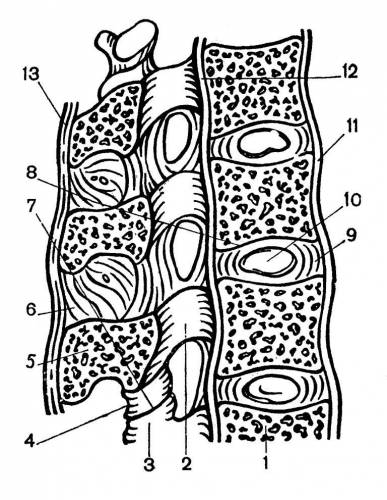
Рис. 1. Соединения позвонков (сагиттальный распил):
1 — тело позвонка; 2 — дуга позвонка; 3 — верхний суставной отросток; 4 — нижний суставной отросток; 5 — остистый отросток; 6 — межостистая связка; 7—дугоотростчатый сустав; 8 — межпозвонковый диск; 9 — фиброзное кольцо диска; 10 — студенистое ядро; 11 — передняя продольная связка; 12 — задняя продольная связка; 13 — надостная связка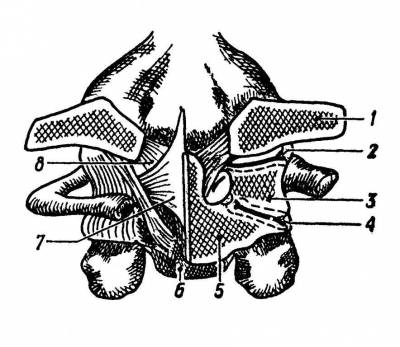
Рис. 2. Атлантозатылочный и атлантоосевой суставы (фронтальный распил):
1 — затылочная кость; 2 — атлантозатылочный сустав; 3 — атлант; 4 — атлантоосевой сустав; 5 — осевой позвонок; 6 — зуб; 7 — поперечная связка; 8 — крыловидная связка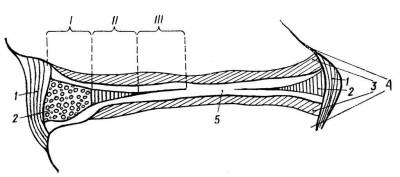
Рис. 3. Строение менискоидов дугоотростчатого сустава:
1—суставная капсула; 2— менискоид; 3 — суставной хрящ; 4 — суставные отростки; 5 — полость (I — периферическая часть, II—средняя часть менискоида, III—свободная часть менискоида)