Вертеброгенная торакалгия
Рефлекторная торакалгия возникает чаще всего при нарушениях в шейно-грудном переходе. Дифференциальная диагностика с ИБС приводится в табл. 1. Для вертебральной торакалгии специфичны блокады ПДС Т4-5 при разгибании, шейно-грудного перехода С6—Т2 и нарушения реберно-поперечных суставов на уровне Т3-6 слева. Особенно часто отмечаются локальные повышения тонуса в области грудных мышц и мышц, поднимающих лопатку, которым принадлежит значительная роль в формировании торакалгии. Данные нарушения встречаются в различных комбинациях; в зависимости от вовлечения в процесс тех или иных вегетативных структур различают следующие клинические варианты синдрома вертеброгенной торакалгии: лопаточно-реберный, передней грудной стенки, а также торакалгии, связанные с нарушениями в нижнешейном и верхнегрудном отделах позвоночного столба. В лечении больных с перечисленными вариантами синдрома методами мануальной терапии имеются свои особенности.Тщательное обследование, особенно мануальное, и наблюдение за больными в процессе лечения позволили выделить 4 клинических варианта синдрома вертеброгенной торакалгии.
1. Торакалгия, связанная с функциональными нарушениями нижнешейного отдела позвоночного столба. Характеризуется болью в верхней части грудной клетки, в над- и подключичной областях с иррадиацией в области шеи, левого плеча и всей руки; боль обычно связана с поворотами и наклонами головы.
Объективные исследования выявляют функциональную блокаду шейно-грудного перехода, болезненность в суставах этого отдела при пассивных движениях в виде пружинящего сопротивления, зоны гипералгезии и пальпаторную болезненность трапециевидной мышцы. При кинестезическом обследовании часто определяются повышение тонуса в горизонтальной и вертикальной частях трапециевидной мышцы, в межреберных мышцах и подключичной ямке, верхней части большой грудной мышцы, узелки Корнелиуса в надключичной ямке.
Подтверждением правильности диагноза является значительное облегчение болей после устранения нарушений в шейно-грудном переходе в результате 1—2 процедур постизометрической релаксации и специального массажа по поводу рефлекторных изменений в мышечно-связочном аппарате.
2. Торакалгия, связанная с функциональными нарушениями верхнегрудного отдела позвоночного столба. Характерными для данного варианта синдрома торакалгии являются жалобы на длительную боль разлитого, ноющего характера, часто загрудинной локализации. В некоторых случаях торакалгия сочетается с болью в межлопаточной области. Боли редко связаны с движениями туловища, что объясняется жесткой фиксацией грудного отдела.
Объективно обнаруживается характерная функциональная блокада ПДС Т4-5 при разгибании, выраженная болезненность при пассивных движениях в данном сегменте, резкая болезненность при пальпации межостистой связки ПДС Т4-5, а также болезненное повышение тонуса мышц в виде валиков в длинных мышцах спины, более выраженные слева. С меньшим постоянством отмечается локальное повышение тонуса в грудных мышцах.
Диагноз подтверждается значительным облегчением состояния больного после мобилизации грудного отдела позвоночного столба или полным исчезновением боли при успешном проведении манипуляции на ПДС Т4-5.
3. Торакалгия, связанная с лопаточно-реберным вариантом синдрома. Характерно разнообразие боли (кратковременная или длительная, ноющая, колющая и т. д.), -что связано, по-видимому,с разнообразием источников имнульсации боли.
Боль при данном варианте синдрома чаще всего локализована в межлопаточной области, чаще слева, в околососковой области, сбоку по средней аксиллярной линии несколько ниже подмышечной впадины, она нередко связана с актом дыхания. Характерной особенностью является таюке миграция болевых ощущений по ходу ребер при мануальном воздействии.
Объективное обследование обнаруживает функциональную блокаду реберно-поперечных суставов Т5-6 слева и резкую болезненность их при вызывании пружинящего сопротивления. Кинестезическим обследованием определяется повышение тонуса мышцы, поднимающей лопатку (как следствие блокады косто-трансверзальных суставов), и межреберных мышц. Пальпаторно часто отмечаются болезненные изменения в надкостнице ребер в области грудинореберных суставов.
4. Торакалгия, связанная с синдромом передней грудной стенки.
Жалобы на тупую, ноющую боль, носящую, как правило, длительный характер и локализующуюся в зоне, ограниченной парастернальной и передней аксиллярной линиями. Боль нередко усиливается при движениях.
Объективно отмечается значительное ограничение подвижности грудного отдела позвоночного столба, функциональные блокады ПДС Т3-8 при сгибании и ПДС Т4-7 при разгибании, двустороннеепружинящее сопротивление шейно-грудного перехода, болезненность при вызывании пружинящего сопротивления (или его отсутствие) в косто-трансверзальных суставах на уровне ПДС Т3-6. Отмечается пальпаторная болезненность в месте прикрепления малой грудной мышцы по среднеключичной линии на уровне III— V ребер и по свободному ее краю. Кинестезическим обследованием определяются участки локального повышения тонуса в большой и малой грудных мышцах.
Подтверждение диагноза: значительное и устойчивое облегчение достигается после нескольких процедур постизометрической релаксации и протяжения грудных мышц. Эффект потенцируется хлор-этиловой блокадой участков повышенного тонуса, мышц.
На рис. 1, а, б указаны типичные места локализации боли при функциональных нарушениях шейного и грудного отделов. Штриховкой показана выраженность болевых ощущений.
Выбор тактики лечения зависит от варианта синдрома торакалгии: так, при лопаточно-реберном варианте основное внимание уделяется реберно-поперечным суставам (мобилизация, манипуляция), восстановлению нормальной подвижности ребер (мобилизация в ритме дыхания), восстановлению функции мышц, поднимающих лопатку; при синдроме передней грудной стенки основная роль отводится постизометрическим упражнениям для грудных мышц и их сегментарно-рефлекторному массажу; при торакалгии, связанной с нарушениями нижнешейного отдела, основное внимание уделяется восстановлению функции его ПДС (манипуляции шейно-грудного перехода, мобилизация методом бокового сгибания в положении лежа на спине) и функции трапециевидных мышц (сегментарно-рефлекторный массаж и постизометрическая релаксация); при торакалгии, связанной с нарушениями верхнегрудного отдела,— восстановлению нормальной функции ПДС грудного отдела, особенно Т4-5 (с помощью приемов манипуляции и мобилизации), а также мышц-ротаторов позвоночного столба приемами постизометрической релаксации.
Лечебный эффект при вертеброгенной торакалгии обычно достигается за 2—4 процедуры мануального лечения, которое проводят по следующей схеме.
Первая процедура включает мобилизацию грудного отдела позвоночного столба. При возможности проводят манипуляцию ПДС Т4-5 (в случае блокады) и исправление функции ключевых зон (шейно-грудного и пояснично-грудного переходов), оказывающих непосредственное влияние на трудной отдел, а при наличии разницы в длине ног корригируют статику.
Вторая процедура — проводится повторная мобилизация грудного отдела, мобилизация косто-трансверзальных суставов или, если возможно, их исправление манипуляцией. Затем осуществляют мобилизацию IV—VII ребер и исправление других нарушений ключевых зон атлантозатылочйого, пояснично-крестцового и крестцово-подвздошного суставов. Если нет возможности исправить их манипуляцией, то проводят мобилизацию.
Третья процедура заключается в повторной мобилизации грудного отдела, позвоночного отдела, реберно-поперечных суставов, ребер. Затем исправляют функцию тех нарушенных ключевых зон, которые было невозможно корректировать проведением манипуляции при предыдущих процедурах. В случае выраженных рефлекторных изменений в грудных, трапециевидных или паравертебральных мышцах проводят их лечение с использованием различных рефлекторных методик. При этом чаще всего используют постизометрическую релаксацию, иногда хлорэтиловую блокаду, которая также эффективна в комплексе с периостальным массажем и при лечении рефлекторных изменений надкостницы.
Четвертая процедура — контроль достигнутого эффекта и исправление функции тех отделов позвоночного столба, которые не были скорректированы при предыдущих процедурах. Проведение постизометрической релаксации и других рефлекторных приемов на измененных мышцах, обучение аутомобилизационным упражнениям для самостоятельной проработки отделов позвоночного столба, склонных к нарушениям.
Из гомеопатических лекарств в зависимости от клинических, конституциональных и других особенностей выбираются чаще всего нижеследующие:
Acidum fluoricum ЗО, 50; Acidum nitricum 6, 50, 200; Acidum oxalicum 6, 50, 200; Agaricus muscarius 6, 50, 100; Alumina 30, 50; Arsenicum album 6, 50, 200, 1000, 5000, 10 000; Bryonia alba 6, 50, 200; Calcium carbonicum 6, 200, 1000; Calcium fluoratum 6, 200, 500; Calcium phosphoricum 6, 200, 1000; Chelidonium 6, 50, 200; Cimicifuga 6, 50, 200; Gelsemium 6, 200, 1000; Hecla lava 6, 50, 200; Hepar sulfuris 6, 200, 1000, 10 000; Ignatia 12, 200, 1000; Kalium carbonicum 6, 50, 2(30; Lycopodium 6, 50, 200, 1000; Magnesium muriaticum 6, 50, 200; Magnesium phosphoricum 6,50, 200; Mercurius solubilis 6, 12, 50, 200, 500; Natrium muriaticum 6, 50, 200, 1000; Natrium sulfuricum 12, 30, 50; Petroleum 6, 50, 200; Phosphorus 6, 50, 200, 1000; Rhododendron 12, 30, 50; Ruta 6, 50, 200; Rhus toxicodendron 6, 50, 200, 1000; Silicea 6, 50, 200, 1000; Tellurium 50, 200; Thuja 6, 50, 200, 1000; Zincum metallicum 6, 50, 200.
Рефлексотерапия неврологических проявлений остеохондроза позвоночника на уровне грудного отдела требует соблюдения ряда условий.
1. Необходимо точно определить, по ходу какого межреберного нерва (или нервов) наиболее интенсивная боль. Для этого исследуют болевую чувствительность, пальпируют паравертебральные точки и межреберья и др.
2. При патологии какого-либо внутреннего органа основное внимание уделять больному органу.
3. Максимально использовать при иглоукалывании болевые точки.
4. В зависимости от локализации боли использование отдаленных точек будет несколько отличаться. Так, при поражении корешков Тз—Т6 более эффективно воздействие на точки верхних конечностей, а при поражении нижних корешков (Т7—T12) — на отдаленные точки нижних конечностей. Это объясняется особенностями симпатической иннервации конечностей.
Т. Small и соавторы (1974) отмечают, что при иглоукалывании в точки нижних конечностей импульсы могут достигать вверх и вниз 6-х сегментов, считая от сегмента, на который было направлено раздражение. Такие взаимоотношения авторы объясняют наличием восходящих и нисходящих коллатеральных ветвей толстых чувствительных волокон.
На первом сеансе иглоукалывания обычно используют небольшое число точек, например, две точки V60 (точки меридиана мочевого пузыря включают при любых видах межреберных невралгий). Во второй сеанс рецепт точек подбирают таким образом: находят «пострадавший» межреберный нерв и проводят иглоукалывание в паравертебральную точку (по первой боковой линии спины)- соответствующего межреберного промежутка. Такими точками могут оказаться сочувственные точки от V12 до V19—V20. Для усиления лечебного эффекта можно использовать и симметричную точку с противоположной стороны. После этого проводят иглу в наиболее дистальную точку, куда достигает боль (она может иррадиировать до переднего срединного меридиана, тогда выбирают точку на нем или же на каком-либо другом мер'идиане передней поверхности тела). Затем используют 2—3 болевые точки по ходу межрёберного нерва (уколы под углом). Такая методика напоминает метод «малого укола». Отдаленные точки используют в зависимости от локализации процесса (как это отмечено выше) с включением в рецептуру дистальных точек меридиана мочевого пузыря (V40, V60, V62, V67) и других точек (Л 7, VB34, VB40, VB41; Е36, Е41, Е42; F2; J3; RP6, RP21; Т25). Методика воздействия — тормозная. При радикулите верхнего грудного отдела (Т3—Т6) воздействие на точки -GI4 и МС7 в сочетании с местносегментарными точками может принести значительное облегчение. Если боль осталась, то на следующем сеансе подбирают точки в том же межреберье, где она локализуется. Можно использовать ЭАП по вышеописанным методикам. В комплекс лечебных мероприятий включают раздражение, пучком игл по паравертебральным линиям и по тем межреберьям, где проходят пострадавшие нервы, а также ухоиглотерапию. Воздействуют на следующие точки уха: соответствующей части позвоночного столба, груди, шэнь-мэнь, затылка, средней части спины, подкорки и др. Курс лечения 10—15 сеансов. Обычно для ликвидации боли достаточно 1—2 курсов РТ.
При экстракардиалгическом синдроме, наряду с указанными особенностями мануальной терапии, назначением гомеопатических препаратов, одним из основных методов лечения является РТ. Учитывается при этом, что экстракардиалгический синдром связан преимущественно с раздражением шейно-грудного (звездчатого) узла в результате вовлечения в патологический процесс синувертебральных нервов. В механизме формирования боли могут участвовать й корешки С5—С7 шейного отдела. Боль в области сердца и большой грудной мышцы обычно сопровождается болью во всем верхнем квадранте тела, плохо купируется нитроглицерином и другими сосудорасширяющими средствами. Она может усиливаться при движении в шейном отделе позвоночного столба. ЭКГ обычно не изменена. Во всех случаях при боли в области сердца перед РТ необходима консультация кардиолога, чтобы исключить органическую патологию сердца.
Лечение эксгракардиалгического синдрома методом РТ дает хорошие результаты. Наряду с AT шейно-воротниковой области и общеукрепляющими точками используют точки МС6, С7, С5. Иногда хорошие результаты дает АП точек VB20, VB21, а также V10. Следует воздействовать и на сегментарные AT (V13, V14, V15, R24, R25, R26). В обларти шеи наиболее часто используют AT Е9, Чаще всего применяют II вариант тормозной методики. Применяют APT 55, 51, 22, 100, 89 и др.
В некоторых случаях при деформирующем спондилоартрозе шейно-грудного отдела вовлечение в патологический процесс звездчатого узла сопровождается Типичным ганглионитом.
Особенности взаимоотношений звездчатого узла с другими образоданиями и его роль в осуществлении вегетативно-сенсорной афферентации от верхних отделов грудной клетки до уровня Ts-q и верхней конечности в значительной мере обусловливают клини¬ческую картину при поражении узла. Так, аксоны звездчатого узла направляются к задним рогам С6—Т2, а дендриты входят в пучки плечевого сплетения соответственно корешкам С5—Т1. Звездчатый узел тесно связан с узлами Т3—Т6 и другими узлами шеи и головы. Наряду с этим от него отходят сердечный, нижний шейный и позвоночный нервы. Имеются также связи звездчатого узла с диафрагмальным и блуждающим нервами.
Чаще всего, как и при других видах ганглионита, поражение звездчатого узла сопровождается болью пароксизмального харак¬тера (длительность приступа от нескольких часов до суток). При затянувшемся приступе болевые ощущения локализованы по типу «полукуртки», иногда могут распространяться и на соответствующую ногу, а также на шею и теменно-височную область. Если патологический процесс локализован слева, то к вышеперечисленным признакам присоединяются чувство «сердечной тоски», псевдостенокардическая боль и др.
При ганглионите звездчатого узла могут наблюдаться синдром Горнера (обратный синдром Горнера при раздражении узла), нарушение чувствительности по типу «полукуртки» в виде гиперестезии, возможно также оживление рефлексов на стороне поражения, особенно с рук. Правильно собранный анамнез с детально проанализированным болевым синдромом в сочетании с объективными данными дает основание точно установить клинический диагноз. Для точной диагностики важен феномен болезненности самого узла, локализующегося медиальнее переднего края грудиноключично-сосцевидной мышцы в направлении позвонка С7.
Основными зонами воздействия АП при ганглионите звездчатого узла являются шейно-воротниковая область, верхняя часть грудной клетки (передняя и задняя поверхности), верхние конечности. В повседневной практике мы часто при этом заболевании применяем АП поочередно в AT передней и задней поверхностей грудной клетки в сочетании с ян- или инь- меридианами рук; для усиления эффекта используется 2—3 AT на нижних конечностях. Например, в один день укалывают AT Т14, V13(2), а на ногах — V60(2), на следующий день — Е9(2), МС6(2) и Е36(2). В рецептуру AT периодически включают Т20, VB20, V10 и другие, обладающие специфическим воздействием на ВНС.
При поражении звездчатого узла важно использовать также AT, располагающиеся по ходу меридианов перикарда и сердца (рис. 2). Это связано, по-видимому, с тем, что основная масса симпатических волокон, отходящих от данного узла, располагается, во-первых, в срединном и локтевом нервах и, во-вторых, периартериально. Как раз точки, расположенные на указанных меридианах, топографически соответствуют или отмеченным нервным стволам, или сосудистым образованиям. Стимуляция этих AT должна достигнуть соответствующего центра, т. е. звездчатого узла. В процедуры включают и другие методы РТ (ухоиглотерапия, раздражение пучком игл и т. д.). На курс—10—15 сеансов, число курсов — от 2 до 5. Каждый последующий курс проводится после более длительного перерыва, чем предыдущий. Целесообразно и сами сеансы проводить реже (2—3 сеанса в неделю).
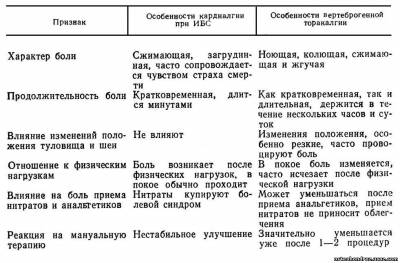 таб. 1
таб. 1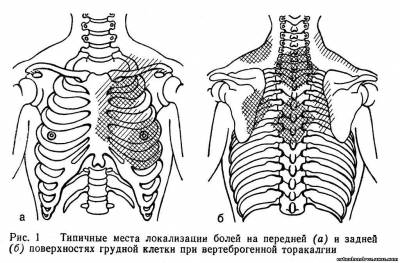 рис.1
рис.1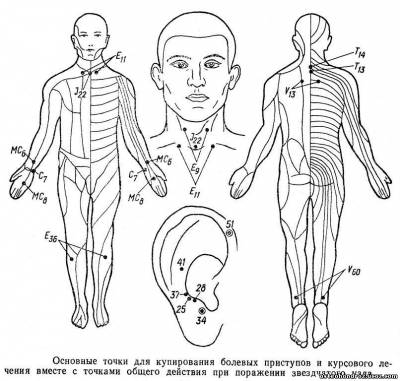 рис. 2
рис. 2